失眠(insomnia)是最為常見的睡眠問題之一。失眠患病率因不同的調(diào)查人群、方法和診斷標(biāo)準(zhǔn)而變化很大。近年來,隨著失眠相應(yīng)新型治療藥物的上市、新型診療方法的出現(xiàn)和臨床研究證據(jù)的不斷積累,國內(nèi)針對失眠的臨床診療經(jīng)驗也在不斷豐富,這些變化促成了本次修訂工作。

證據(jù)等級與推薦強度
本指南的證據(jù)等級和推薦強度基于中華醫(yī)學(xué)會發(fā)布的《中國制訂/修訂臨床診療指南的指導(dǎo)原則(2022版)》 ,參考牛津循證醫(yī)學(xué)中心2011年的證據(jù)等級標(biāo)準(zhǔn)(OCEBM 2011 版)進(jìn)行證據(jù)分級,推薦強度分為“強(I)、弱(II)”二級(表 1)。

失眠的定義
失眠是指盡管有合適的睡眠機會和睡眠環(huán)境, 依然對睡眠時間和(或)睡眠質(zhì)量感到不滿意,并且影響日間功能或引起軀體不適的一種主觀體驗。失眠達(dá)到一定的頻率和持續(xù)時間,并且達(dá)到影響日常生活的程度(本文所涉及的失眠,是作為一種疾病并且需要進(jìn)行干預(yù)的)。
失眠的臨床評估
一、病史采集和體格檢查
病史采集:詳細(xì)的病史采集應(yīng)包括:(1)失眠表現(xiàn)形式(2)失眠程度(3)病程(4)失眠誘發(fā)和加重-緩解因素(5)睡眠覺醒節(jié)律(6)治療情況(7)其他:系統(tǒng)回顧,明確是否存在情緒障礙、神經(jīng)系統(tǒng)、心血管系統(tǒng)、呼吸系統(tǒng)、消化系統(tǒng)、內(nèi)分泌系統(tǒng)、泌尿生殖系統(tǒng)等疾病以及其他各種類型軀體疾病。
體格檢查:了解身體狀況和精神狀態(tài),包括常規(guī)體格檢查、神經(jīng)系統(tǒng)檢查和精神心理狀態(tài)的晤談。
二、主觀評估
(一)睡眠日記
睡眠日記是失眠評估的重要組成部分。由患者本人或家人協(xié)助完成為期1~2周的睡眠日記,記錄每日上床時間,估計睡眠潛伏期,記錄夜間覺醒次數(shù)以及每次覺醒的時間,記錄從上床開始到起床之間的總臥床時間,根據(jù)早晨覺醒時間估計實際睡眠時間,計算睡眠效率[(實際睡眠時間/臥床時間)×100%],記錄夜間異常癥狀(異常呼吸、行為和運動等),記錄日間精力與社會功能受影響程度的自我體驗,記錄午休情況、日間用藥和飲料品種。
(二)量表測評
輔助失眠診斷與鑒別診斷的自評與他評量表包括:(1)匹茲堡睡眠質(zhì)量指數(shù)(Pittsburgh Sleep Quality Index,PSQI);(2)失眠嚴(yán)重程度指數(shù)(Insomnia Severity Index,ISI);(3)愛潑沃斯思睡量表 (Epworth Sleepiness Scale,ESS);(4)睡前覺醒狀態(tài)量表(Pre-Sleep Arousal Scale,PSAS)等等。接診醫(yī)生可根據(jù)患者具體情況選用。
三、客觀評估
1.多導(dǎo)睡眠監(jiān)測(polysomnography,PSG)、多次睡眠潛伏期試驗(multiple sleep latency test,MSLT):整夜PSG主要用于失眠的鑒別診斷和療效評估,如周期性肢體運動障礙、睡眠呼吸暫停、快速眼動睡眠期行為障礙等,尤其是對藥物或者心理治療反應(yīng)不佳的患者。
2.體動記錄儀(actigraph):體動記錄儀佩戴簡單方便,是一種監(jiān)測身體活動和休息?活動周期的非侵入性方法。
3.可穿戴設(shè)備(含遠(yuǎn)程監(jiān)測設(shè)備):近年來新興的可穿戴設(shè)備以及遠(yuǎn)程監(jiān)測設(shè)備改進(jìn)了體動記錄儀的缺點,保留了便攜性,可進(jìn)行多參數(shù)監(jiān)測。
4.神經(jīng)影像:必要的影像學(xué)檢查(CT、磁共振成像)可有助于排除其他疾病,如顱內(nèi)腫瘤、腦血管疾病等,功能磁共振成像可進(jìn)行失眠的臨床研究,并可為無創(chuàng)神經(jīng)調(diào)控治療精準(zhǔn)定位刺激部位。
5.實驗室檢查:實驗室檢查是排除系統(tǒng)性疾病 以及尋找失眠病因的重要工具,可根據(jù)患者情況進(jìn)行血常規(guī)、甲狀腺功能、肝腎功能、血紅蛋白、鐵蛋白、維生素B12、維生素D等檢查。
失眠的分類診斷與鑒別診斷
國際睡眠障礙分類第三版(International Classification of Sleep Disorders,third edition, ICSD-3)將失眠分為三類,即慢性失眠、短期失眠和其他失眠。慢性失眠的診斷標(biāo)準(zhǔn)見表 2。符合A、B、C和F項,而睡眠紊亂和相關(guān)日間癥狀持續(xù)不足3個月的,則診斷為短期失眠。其他失眠適用于具備睡眠起始困難和維持困難的失眠癥狀但不符合慢性失眠或短期失眠診斷標(biāo)準(zhǔn)的罕見情況, 可臨時使用這一診斷,但由于缺少特異性,建議謹(jǐn)慎使用。有些患者失眠癥狀反復(fù)出現(xiàn),應(yīng)按照每次出現(xiàn)失眠持續(xù)的時間來判定是否屬于慢性失眠。

失眠的治療
一、總體目標(biāo)和干預(yù)策略
1.總體目標(biāo):(1)改善睡眠質(zhì)量和(或)增加有效睡眠時間;(2)防止短期失眠轉(zhuǎn)化成慢性失眠;(3)減少與失眠相關(guān)的軀體癥狀或與精神疾病共病的風(fēng)險;(4)恢復(fù)日間社會功能,提高生活質(zhì)量;(5)盡可能避免包括藥物在內(nèi)的各種干預(yù)方式帶來的負(fù)面效應(yīng)。
2.干預(yù)方式:失眠的干預(yù)方式主要包括藥物治療、心理治療、物理治療和中國民族醫(yī)藥治療等。3.不同類型失眠的干預(yù)策略:對短期失眠患者應(yīng)該積極尋找并消除可能的誘發(fā)因素,同時積極處置失眠癥狀。對慢性失眠患者首先需要進(jìn)行詳細(xì)的病情評估,在建立良好睡眠衛(wèi)生習(xí)慣的基礎(chǔ)上,選擇相應(yīng)的治療方法,對于長期用藥的患者,需要定期進(jìn)行醫(yī)學(xué)評估,防范可能發(fā)生的不良反應(yīng)。
二、失眠的藥物治療
常用失眠治療藥物的藥代動力學(xué)特征、用法用量、適應(yīng)證及不良反應(yīng)等信息總結(jié)見表3。
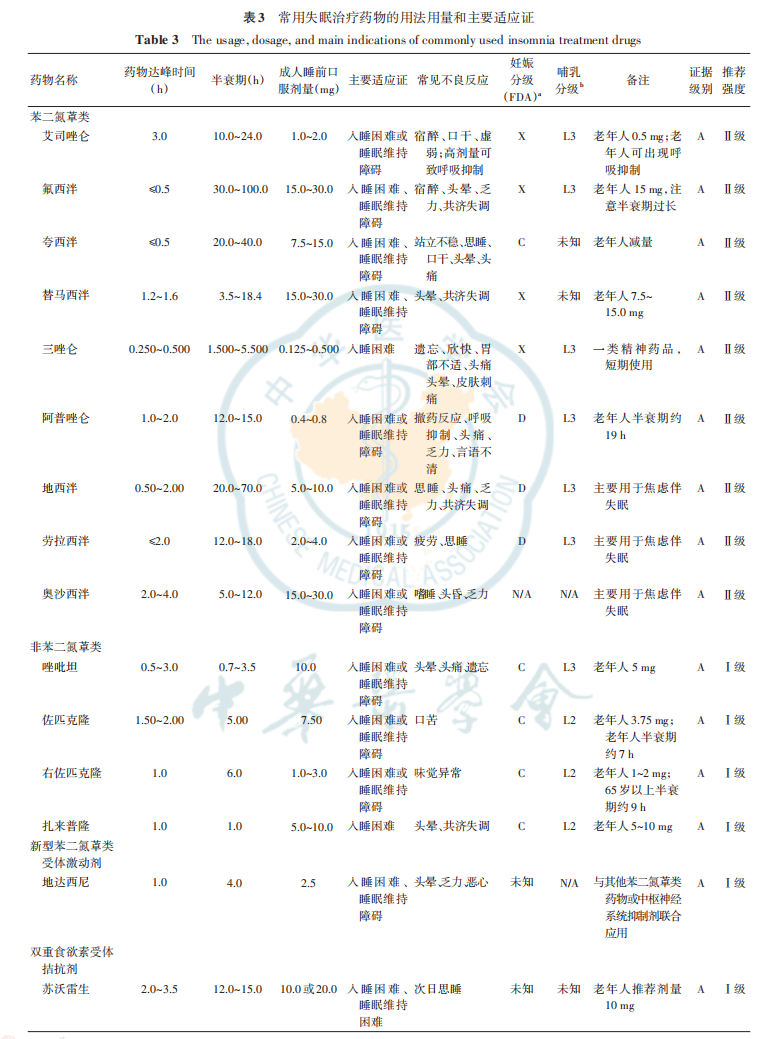
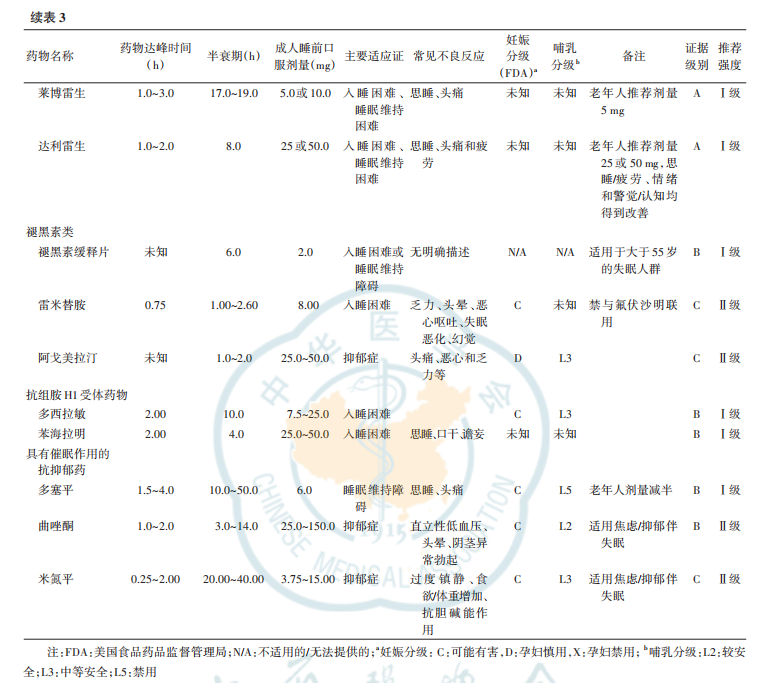
推薦意見
失眠患者藥物治療的具體策略(可視為序貫方案):(1)首選 non-BZDs/新型BZRAs,如唑吡坦、右佐匹克隆、扎來普隆、地達(dá)西尼;如首選藥物無效或無法依從,更換為另一種 non-BZDs 或褪黑素受體激動劑(A 級證據(jù),I 級推薦)。(2)首選雙食欲素受體拮抗劑(蘇沃雷生/萊博雷生/達(dá)利雷生),食欲素受體拮抗劑由于其非成癮性,已成為失眠治療的新靶點藥物(A 級證據(jù),I 級推薦)。(3)非處方藥如抗組胺藥常被失眠患者用于自我調(diào)節(jié)失眠,但臨床上并不推薦使用。(4)添加具有鎮(zhèn)靜催眠作用的抗抑郁藥物(如曲唑酮、米氮平或多塞平等),尤其適用于伴隨焦慮和抑郁癥狀的失眠患者(B 級證據(jù),I 級推薦)。(5)抗精神病藥不作為首選藥物使用,僅適用于某些特殊情況和人群(C 級證據(jù),I 級推薦)。(6)對長期應(yīng)用 BZRAs的慢性失眠患者至少每 4 周進(jìn)行 1 次臨床評估(A 級證據(jù),I 級推薦)。(7)推薦慢性失眠患者在醫(yī)師指導(dǎo)下采用間歇治療或按需治療方式服用 non-BZDs(C 級證據(jù),I 級推薦)。
三、失眠的心理行為治療
失眠的心理治療,廣義上是指心理-認(rèn)知-行為治療模式,其本質(zhì)是改變患者的信念系統(tǒng),發(fā)揮其自我效能,進(jìn)而改善失眠癥狀。廣義的失眠心理治療主要包括四大模塊:(1)認(rèn)知模塊;(2)行為模塊;(3)情感調(diào)節(jié)模塊;(4)運動模塊。具體內(nèi)容見表4。

失眠的 3P 模型及心理治療技術(shù)選擇總結(jié)見圖2。
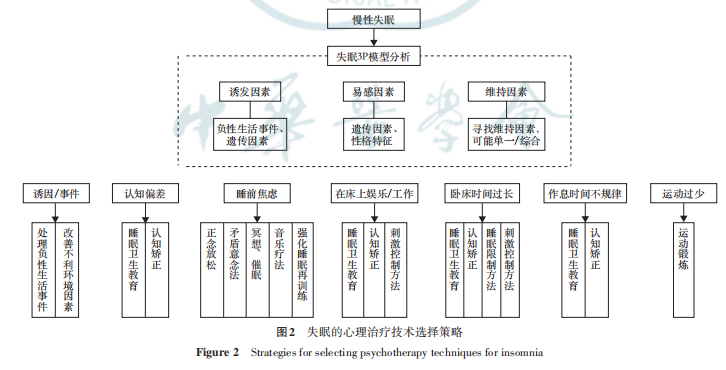
四、失眠的物理治療
(一)經(jīng)顱磁刺激(transcranial magnetic stimulation, TMS)
TMS 通過線圈置于局部大腦皮質(zhì)對應(yīng)的頭皮部位,在相應(yīng)區(qū)域以電磁感應(yīng)原理產(chǎn)生電流,改變神經(jīng)元的膜電位,影響大腦特定皮質(zhì)區(qū)的興奮性,調(diào)節(jié)大腦可塑性,誘導(dǎo)產(chǎn)生與自然慢波相似的睡眠慢波,增加REM期睡眠,從而緩解不同類型的失眠癥狀。其中重復(fù)經(jīng)顱磁刺激(repetitive TMS, rTMS)模式證據(jù)最多,低頻(≤1 Hz)的 rTMS 能夠抑制大腦皮質(zhì)興奮性,是治療慢性失眠的安全有效手段,可作為單一療法使用或與其他治療聯(lián)合使用,國內(nèi)臨床推薦采用低頻刺激雙側(cè)背外側(cè)前額葉皮質(zhì)(dorsolateral prefrontal cortex,DLPFC)和頂枕區(qū)域改善睡眠質(zhì)量。rTMS治療儀器屬于大型醫(yī)療用電設(shè)備,其瞬間輸出功率達(dá) 3 kW以上,需要配有 16 A的電源插頭,配置穩(wěn)壓器,以保證電壓穩(wěn)定,磁場強度一般需要在 0.8 T以上,通常安全且耐受性良好,一般不會引起全身性不良反應(yīng),但可能會導(dǎo)致頭痛和頭皮痛、聽閾暫時性(<4 h)升高,治療前需謹(jǐn)慎評估,尤其是對有既往癲癇病史、 有心臟起搏器/人工耳蝸等對磁場敏感者。目前缺少多中心、高質(zhì)量的證據(jù),遠(yuǎn)期效應(yīng)尚需驗證。
推薦意見
TMS可作為單一療法或輔助療法改善失眠癥狀(B 級證據(jù),I 級推薦)。
(二)經(jīng)顱電刺激(transcranial electrical stimulation,TES)
TES 通過電極將特定模式的低強度電流作用于特定腦區(qū),能夠調(diào)節(jié)突觸可塑性,改變皮質(zhì)興奮性,實現(xiàn)對大腦神經(jīng)活動的調(diào)控,促進(jìn)神經(jīng)細(xì)胞產(chǎn)生血清素、多巴胺、內(nèi)啡肽等神經(jīng)遞質(zhì)。主要包括經(jīng)顱直流電刺激(transcranial direct current stimulation,tDCS)和經(jīng)顱交流電刺激(transcranial alternating current stimulation,tACS)。關(guān)于 tDCS 的研究較少,小樣本研究證實其在失眠治療中安全有效且耐受性良好,睡眠質(zhì)量改善。tACS 技術(shù)相對較新,能增加慢波振蕩的振幅以加深睡眠。臨床常用的 tDCS 電流強度多為 2 mA,治療時間為 20~60 min。tACS 的臨床證據(jù)較少,在特定設(shè)備下可采用 77.5 Hz、強度 15 mA 。
推薦意見
TES可通過增加慢波改善睡眠質(zhì)量 (B 級證據(jù),I 級推薦)。
(三)經(jīng)皮耳迷走神經(jīng)刺激(transcutaneous vagus nerve stimulation,ta-VNS)
ta-VNS是一種無創(chuàng)性的神經(jīng)刺激技術(shù),利用設(shè)備產(chǎn)生電流,電流通過附著于耳部的電極而刺激迷走神經(jīng)傳入纖維,可以平衡交感神經(jīng)的過度活躍,能有效治療原發(fā)性失眠,同時可改善疲勞癥狀及伴隨的焦慮抑郁,但療效個體差異大,機制不明,未來可進(jìn)一步進(jìn)行機制探索。
推薦意見
ta-VNS可作為輔助治療方式改善失眠(C 級證據(jù),不推薦)。
(四)生物反饋
生物反饋療法指的是通過外部傳感器將人體生理信號可感知化,使患者有意識地通過一系列放松技術(shù)控制身體生理功能,可降低自主神經(jīng)的興奮性,促進(jìn)大腦和身體放松,調(diào)適心理狀態(tài)。證據(jù)多來自小樣本研究,在慢性失眠治療中證據(jù)存在爭議,可能在以下方面獲益:縮短入睡潛伏期和覺醒次數(shù),通常作為藥物或認(rèn)知行為治療的聯(lián)合治療,需要進(jìn)行更高質(zhì)量的隨機臨床試驗,以便更好地描述生物反饋對慢性失眠的有效性。
推薦意見
生物反饋治療可聯(lián)合其他療法改善失眠,療效尚不明確(C 級證據(jù),II 級推薦)。
(五)光照治療
光刺激影響位于下丘腦控制晝夜節(jié)律的視交叉上核,調(diào)節(jié)松果體褪黑素的分泌,影響睡眠和警覺性。光照治療作為一種自然、簡單的治療方法,尤其是晨間光療,可通過調(diào)整內(nèi)源性睡眠-覺醒周期來改善睡眠質(zhì)量、增加睡眠維持,但效應(yīng)量小到中等,需要額外的研究來證明對慢性失眠的臨床益處。光照的最佳強度和波長、理想的持續(xù)時間尚未確定,需要根據(jù)失眠的不同類型進(jìn)行選擇,臨床通常使用 2500~10000 Lux,持續(xù) 30 min至 2 h。
推薦意見
光照治療作為輔助療法,用于改善睡眠質(zhì)量可能有用,但最佳參數(shù)尚未確定(C 級證據(jù),II 級推薦)。
(六)聲音治療
聲音療法是以不同發(fā)聲工具所產(chǎn)生的聲波振動通過“共振”原理影響人的腦波頻率、心率、呼吸節(jié)奏等,主要手段是音樂治療和噪聲治療,可應(yīng)用于家庭環(huán)境中,可自行選擇舒緩、輕松、愉悅的曲目,對于時段、頻率、持續(xù)時間沒有統(tǒng)一的標(biāo)準(zhǔn)。
推薦意見
音樂治療對失眠患者睡眠質(zhì)量有中到大的有益影響(A 級證據(jù),I 級推薦),噪聲治療對失眠的療效有待進(jìn)一步研究(C 級證據(jù),II 級推薦)。
五、失眠的中醫(yī)治療
(一)中成藥和其他植物療法
在中醫(yī)學(xué)中失眠被稱為“不寐”,中醫(yī)方劑治療遵循“辨證論治”的原則。隨著現(xiàn)代科學(xué)技術(shù)提高,單一或多種有效成分組合的中成藥在我國廣泛用于治療失眠已有多年。目前治療失眠中成藥種類繁多,取得了一些循證醫(yī)學(xué)證據(jù)。基于RCT研究的幾項系統(tǒng)評價研究結(jié)果顯示,中成藥單獨或聯(lián)合其他治療(BZDs 或 non-BZDs)可顯著地改善睡眠質(zhì)量。
推薦意見
對于失眠患者,可考慮中成藥單用或聯(lián)合其他治療改善睡眠質(zhì)量,建議根據(jù)所屬證型選用中藥及中成藥(C 級證據(jù),II 級推薦)。
口服紫花地丁提取物可使總 PSQI 評分、主觀睡眠質(zhì)量評分、睡眠持續(xù)時間評分和 ISI 評分改善 ;纈草干預(yù)失眠可改善PSQI評分、睡眠質(zhì)量和持續(xù)時間的主觀二分類結(jié)果以及 N3 期睡眠的時間;南非醉茄(ashwagandha)提取物對改善成年人的睡眠有有益作用。然而,關(guān)于南非醉茄提取物不良反應(yīng)的數(shù)據(jù)有限,需要更多的安全數(shù)據(jù)來評估它是否適合長期使用。
推薦意見
對于失眠患者,可考慮植物藥療法單用或聯(lián)合其他治療改善睡眠質(zhì)量,建議根據(jù)具體情況結(jié)合患者意愿決定選用植物提取藥(C 級證據(jù),II 級推薦)。
(二)中醫(yī)非藥物治療
基于 16 項 RCT 的系統(tǒng)評價結(jié)果顯示,中醫(yī)非藥物治療(針刺、推拿、艾灸、耳穴壓豆等)可顯著提高治療后患者PSQI評分,改善患者焦慮抑郁程度,效果顯著。盡管證據(jù)有限,針刺與原發(fā)性失眠患者的幾個客觀睡眠參數(shù)(總睡眠時間和睡眠效率的增加,睡眠醒覺次數(shù)的減少)以及主觀睡眠數(shù)量和質(zhì)量的改善顯著相關(guān)。
推薦意見
對于失眠患者,可考慮針灸療法或聯(lián)合其他中醫(yī)外治法改善睡眠質(zhì)量,建議根據(jù)具體情況結(jié)合患者意愿選用針灸療法(C 級證據(jù),II 級推薦)。
(三)其他中醫(yī)療法
多項臨床試驗結(jié)果顯示,其他中醫(yī)外治法改善失眠患者睡眠質(zhì)量,如指壓法、穴位按壓、穴位注射、艾灸、穴位貼敷、耳穴壓貼、藥枕療法、中藥足浴、推拿等能有效改善睡眠質(zhì)量且無明確的不良反應(yīng),但仍需更多RCT提供證據(jù)。中醫(yī)傳統(tǒng)功法、八段錦、太極拳、五禽戲、六字訣、太極、氣功等在臨床亦有應(yīng)用,其療效有待進(jìn)一步研究。
推薦意見
對于失眠患者,可考慮其他中醫(yī)療法或聯(lián)合其他治療改善睡眠質(zhì)量,建議根據(jù)具體情 況結(jié)合合適的外治法輔助治療失眠(C 級證據(jù),II 級推薦)。
六、特殊人群的治療
(一)老年人群的治療
CBT-I能緩解老年患者的失眠且耐受性良好。藥物治療時,需更加注意藥物相互作用和發(fā)生不良反應(yīng)的可能。BZDs增加老年人認(rèn)知障礙、譫妄、跌倒、骨折和車禍的風(fēng)險,使用時需謹(jǐn)慎。低劑量多慮平可以改善老年失眠患者總睡眠時間和睡眠效率。食欲素受體拮抗劑對老年人失眠有效,耐受良好。褪黑素受體激動劑和褪黑素緩釋劑可以緩解老年失眠患者的入睡困難、改善睡眠質(zhì)量。老年患者鎮(zhèn)靜催眠藥物的用藥應(yīng)從最低有效劑量開始,盡可能短期應(yīng)用或采用間歇療法,治療過程中需密切觀察藥物不良反應(yīng)。
推薦意見
(1)老年失眠患者首選非藥物治療,尤其強調(diào)進(jìn)行 CBT-I(A 級證據(jù),I 級推薦);
(2)藥物治療推薦選擇 non-BZDs、食欲素受體拮抗劑、褪黑素受體激動劑、褪黑素緩釋劑和小劑量多塞平(A 級證據(jù),I 級推薦);
(3)鎮(zhèn)靜催眠藥物采用最低有效劑量,盡可能短期應(yīng)用,密切觀察藥物不良反應(yīng)(A 級證據(jù),I 級推薦);
(4)長期用藥時推薦間歇療法(D 級證據(jù),II 級推薦)。
(二)妊娠期和哺乳期女性
CBT-I 能顯著改善孕婦的睡眠質(zhì)量、失眠嚴(yán)重程度。妊娠期婦女使用鎮(zhèn)靜催眠藥物的安全性缺乏資料。所有non-BZDs均為美國FDA妊娠期用藥分級中的C級,只有在明確其獲益可能勝于潛在危害的情況下才能謹(jǐn)慎使用;大多數(shù) BZDs 為 D~X級,妊娠期禁用。苯海拉明為 B 級,可用于妊娠期嘔吐,同時具有催眠作用,但是治療妊娠期失眠缺乏循證醫(yī)學(xué)證據(jù)。哺乳期慎用鎮(zhèn)靜催眠藥物,避免藥物通過乳汁影響嬰兒。目前尚缺乏妊娠期和哺乳期婦女失眠的物理治療研究證據(jù),因此暫不推薦。
推薦意見
(1)妊娠期和哺乳期失眠患者首選睡眠衛(wèi)生教育,推薦 CBT-I(A 級證據(jù),I 級推薦);
(2)CBT-I不滿意或者難以依從時可以選擇non-BZDs(D 級證據(jù),II 級推薦)。
(三)圍絕經(jīng)期和絕經(jīng)期女性
針對圍絕經(jīng)期和絕經(jīng)期失眠的管理和治療,需關(guān)注激素水平。低劑量雌二醇可以改善主、 客觀睡眠質(zhì)量以及抑郁癥狀,同時降低潮熱發(fā)生頻率,黃體酮可促進(jìn)睡眠,但雌激素替代治療可能增加心血管疾病風(fēng)險,因此選擇雌激素替代治療時需婦科及內(nèi)分泌科等多學(xué)科共同參與制訂治療方案。絕經(jīng)期和圍絕經(jīng)期女性情緒障礙患病率高,需評估情緒問題并及時給予治療。
推薦意見
對圍絕經(jīng)期和絕經(jīng)期患者的失眠除了與普通成人進(jìn)行相同的處理之外,須關(guān)注激素水平,雌激素替代治療需多學(xué)科共同制訂治療方案(B 級證據(jù),I 級推薦)。
(四)兒童及青少年
CBT-I對兒童和青少年的失眠有效且能被接受。兒童和青少年使用BZDs發(fā)生過量的風(fēng)險高于成人,應(yīng)限制其在兒童和青少年中的應(yīng)用。少數(shù)研究結(jié)果顯示 BZRAs對兒童和青少年失眠缺乏療效,且增加睡眠相關(guān)行為異常。褪黑素有助于治療注意缺陷多動障礙和孤獨癥患者入睡困難型失眠。
推薦意見
(1)對兒童及青少年失眠,首先嘗試CBT-I(A 級證據(jù),I 級推薦);
(2)CBT-I 效果不佳時,考慮藥物治療作為整體治療方案的一部分,須注意藥物說明書的年齡限制,權(quán)衡風(fēng)險/獲益(B 級證據(jù),II 級推薦)。
(五)其他人群
倒班人群倒班人群常常存在睡眠不足、睡眠質(zhì)量降低和晝夜節(jié)律紊亂。研究結(jié)果顯示每天的總睡眠時間隨著倒班節(jié)奏的加快而減少。白天小睡是倒班人群應(yīng)對疲勞的重要措施。倒班人群的健康和幸福指南鼓勵有條件的情況下盡可能小睡 10~ 20 min(1~2 次)。輪班前的“儲備睡眠”可以提高工作效率,減輕急性疲勞,減少輪班工作期間的睡眠潛伏期。
推薦意見
(1)倒班人群夜班結(jié)束后的睡眠環(huán)境應(yīng)避免光及噪聲污染(A 級證據(jù),I 級推薦);
(2)睡前 1 h 內(nèi)避免娛樂活動(A 級證據(jù),I 級推薦);
(3)為了避免睡眠慣性的影響,可在夜班前接受模擬清晨光照強度的光照射,凌晨 2~3 點增加1 次光照射(A 級證據(jù),I 級推薦);
(4)避免倒班頻率過快,夜班時間盡量不超過 16 h/周(A 級證據(jù),I 級推薦);
(5)有條件者在輪班時小睡 10~20 min (A 級證據(jù),I 級推薦);
(6)值班前適當(dāng)?shù)貎渌撸?/span>A 級證據(jù),I 級推薦)。
七、伴有其他疾病或共病其他疾病
(一)伴有其他睡眠障礙失眠
可伴發(fā)或與其他睡眠障礙疾病共病,包括阻塞性睡眠呼吸暫停(obstructive sleep apnea,OSA)、睡眠呻吟、不寧腿綜合征(restless legs syndrome,RLS)、反復(fù)噩夢、睡眠相關(guān)腿痙攣等。
推薦意見
(1)失眠共患OSA時,應(yīng)根據(jù)患者訴求分別給予評估及治療,氣道正壓通氣(positive airway pressure,PAP)依從性不好時優(yōu)先治療失眠,首選 CBT-I治療;對 PAP 依從性好者,將PAP 作為初始治療(A 級證據(jù),I 級推薦);慎用BZDs(A 級證據(jù),I 級推薦)。
(2)失眠共病RLS時總的原則是針對 RLS 病因干預(yù)及診治(C 級證據(jù),I 級推薦)。
(二)伴有或共病軀體疾病
1.腦血管病
推薦意見
(1)腦血管病患者失眠,首選 CBT-I和非藥物治療(經(jīng)顱磁刺激、早晨光照療法、針灸)(A 級證據(jù),I 級推薦)。
(2)非藥物治療效果不佳時,CBT-I 聯(lián)合藥物治療,藥物可選 BZRAs、褪黑素受體激動劑以及中藥等(A 級證據(jù),I 級推薦)。
2.呼吸系統(tǒng)疾病
推薦意見
(1)伴有呼吸系統(tǒng)疾病的失眠患者適用于 CBT-I 治療(C 級證據(jù),I 級推薦);
(2)伴有COPD 的失眠患者推薦選擇 non-BZDs、褪黑素受體激動劑(C 級證據(jù),II 級推薦);
(3)COPD 患者應(yīng)慎用 BZDs,對高碳酸血癥明顯的 COPD 急性加重期患者和限制性通氣功能障礙失代償期的患者禁用BZDs(A 級證據(jù),I 級推薦)。
3.其他軀體疾病
推薦意見
(1)唑吡坦可用于治療非杓型高血壓失眠患者(D 級證據(jù),II 級推薦)。
(2)對失眠共病2型糖尿病或肥胖,推薦使用食欲素受體拮抗劑(A 級證據(jù),I 級推薦)。
(3)2型糖尿病失眠患者,可選擇右佐匹克隆(A 級證據(jù),I 級推薦)。
(4)褪黑素可以改善睡眠質(zhì)量和血糖控制,但有誘導(dǎo)胰島素抵抗的風(fēng)險(A 級證據(jù),II 級推薦)。
(三)伴有或共病精神障礙
對存在失眠癥狀的精神障礙患者,在治療失眠的同時還應(yīng)該由精神科醫(yī)師按專科原則治療和控制原發(fā)病。
推薦意見
(1)共病精神疾病的失眠患者應(yīng)當(dāng)由精神科專業(yè)醫(yī)師會診,同時對精神疾病和失眠進(jìn)行干預(yù)(D 級證據(jù),I 級推薦);
(2)對失眠伴抑郁或焦慮,首選 CBT-I,若無效,使用藥物治療,若仍無效,更換物理治療或應(yīng)用聯(lián)合療法(A 級證據(jù),I 級推薦);
(3)失眠伴抑郁的藥物治療:推薦具有鎮(zhèn)靜作用的抗抑郁劑或阿戈美拉汀,必要時輔以鎮(zhèn)靜安眠藥(A 級證據(jù),I 級推薦);
(4)失眠伴焦慮:對失眠為主者選用具有抗焦慮作用的 BZDs 類藥物,焦慮癥狀突出者選用具有鎮(zhèn)靜作用的抗焦慮藥物(A 級證據(jù),I 級推薦);
(5)對存在失眠的精神分裂癥患者,選擇抗精神病藥物治療為主(D 級證據(jù),I 級推薦)。
失眠是常見的睡眠障礙,涉及人群較廣泛。失眠既可以作為單獨癥狀存在,也可以作為其他疾病的伴隨癥狀,或者與其他疾病共病;失眠的治療涉及藥物與非藥物治療。本指南旨在臨床醫(yī)師提供合理的失眠診療方案,從而更好地改善患者臨床癥狀,提高醫(yī)生的治療效率和患者的生活質(zhì)量。