神經電生理監測對各種病因所致的神經重癥患者的病情評估和轉歸預測有重要意義。目前,國內神經重癥患者的神經電生理監測技術普及不夠廣泛,監測水平存在差異,缺乏相關的共識和規范。本專家共識結合了全國神經電生理及神經重癥醫學專家意見,從神經電生理技術和應用兩個方面給出了13條專家意見。這里帶大家了解共識提及到的NICU常用神經電生理檢測技術及原理的相關內容。
NICU常用神經電生理監測技術及原理
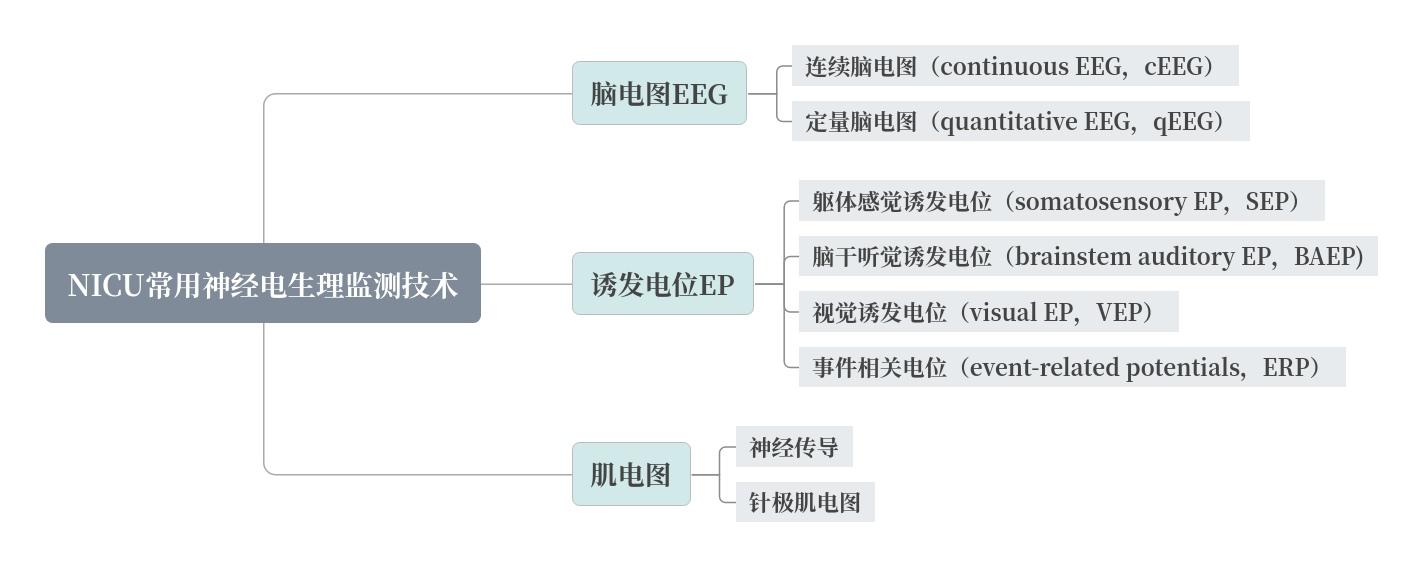
(一)腦電圖EEG
1、記錄方法
EEG儀器至少需要32個或更多通道的放大器。推薦使用有同步qEEG(包括振幅整合EEG、功率譜、時頻圖及爆發抑制定量分析等項目)處理和分析軟件。

由于神經重癥患者的EEG監測可能要記錄較長時間,如果記錄時間>12h,至少每12小時應檢查1次EEG記錄質量,以識別和糾正電極和其他偽差;每日檢查患者頭皮和電極,防止電極壓傷皮膚或引起感染,松動的電極重新安置妥當。
術后患者如頭皮有破損、血腫、引流管或切口等,應避開上述部位,同時注意左右電極位置盡量對稱。
如局部有顱骨缺損,應記錄缺損部位的位置、范圍及電極編號,以便在分析EEG時識別缺失的導聯。
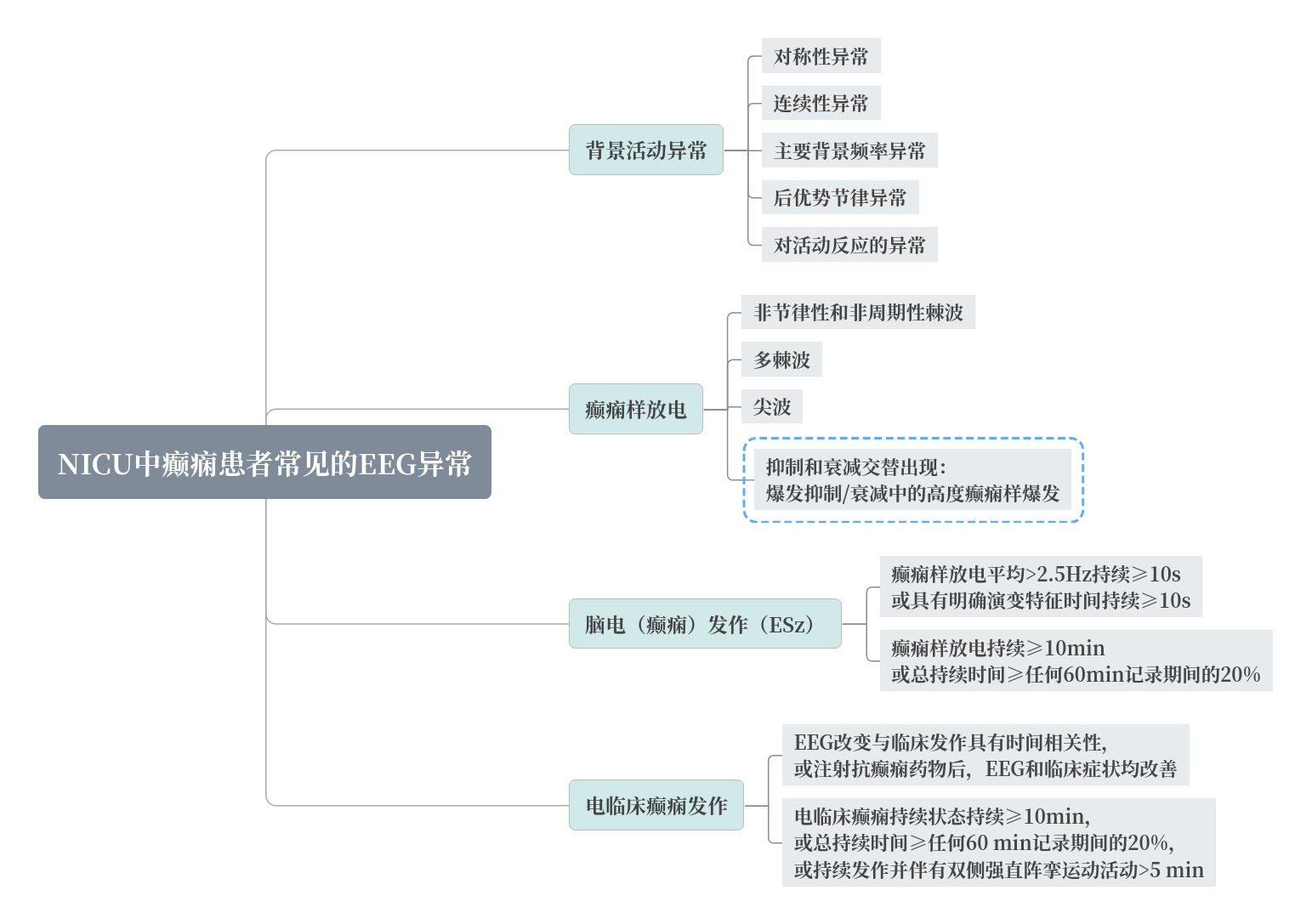
2、普通EEG判讀
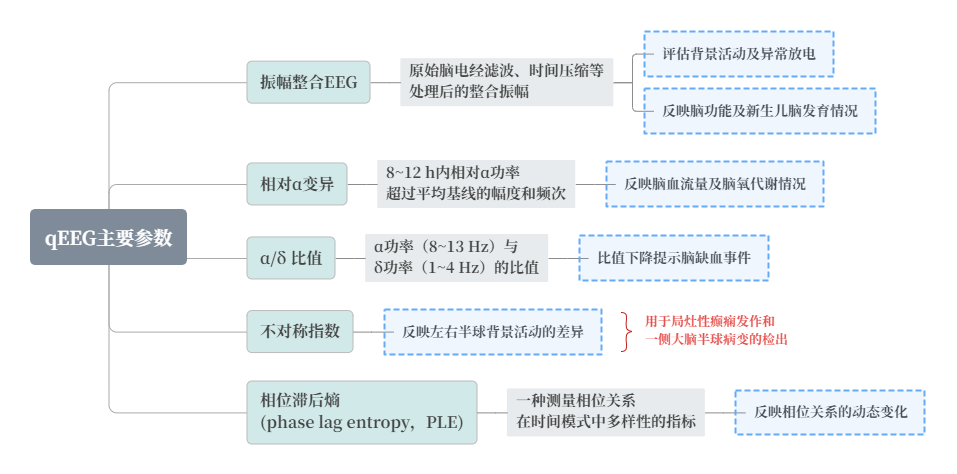
3、qEEG
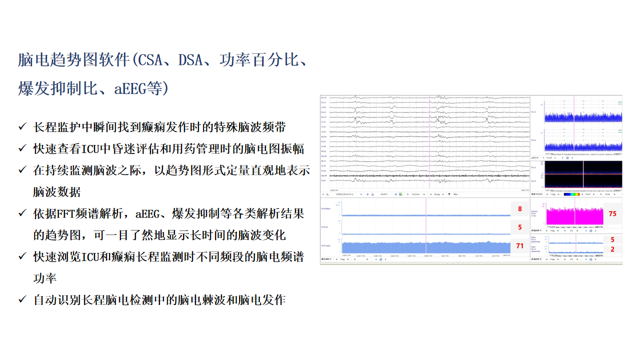
qEEG是應用數學分析方法來表征EEG信號,用于監測癲癇發作、周期性和節律性模式、預警腦缺血以及評估抗癲癇藥物反應等,也用于總結EEG數據在較長時間內的趨勢,并尋找EEG的細微變化。因此,qEEG參數通常被稱為“趨勢”。
推薦意見 1
推薦使用連續腦電圖(continuous EEG,cEEG)監測結合qEEG參數進行重癥患者的疾病診斷、病情評估和預后預測。(1B)
(二)誘發電位EP
1、軀體感覺誘發電位SEP
重癥患者SEP通常采用正中神經SEP。刺激正中神經時,陽極放置在橈側腕屈肌和掌長肌之間,腕部遠端橫紋的近端2 cm處,陰極放置在陽極近端2 cm處。記錄電極、參考電極具體放置位置見表2。

刺激頻率設定為1~5Hz、刺激強度水平設定為5~25 mA,帶通設定為10~2000 Hz,波寬設定為0.1~0.2 ms,每側檢測進行兩輪重復,驗證結果可靠性。
建議在昏迷發生48h后,麻醉藥物停用至少6h后進行SEP記錄。
建議使用有四個通道的設備記錄正中神經SEP的四個主要成分(N9、N13、P14、N20)。
建議每個中心從健康檢查者中得到的潛伏期的平均值+2.5個標準差來確定正常上限。
如果SEP的振幅<0.2 μV,并且與背景噪聲無法區分,則可以認為該SEP波形不存在。
與較高的SEP振幅相比,較低的SEP振幅提示預測更差,但缺乏相關臨界值的證據。
同時,要注意排除病例可能有臨床下周圍神經損傷,確保N9正常存在,注重疾病前后的對比。
推薦意見 2
SEP在神經重癥患者腦死亡判定和預后評估方面有一定價值,推薦其用于評估危重患者體感通路的功能完整性。(1B)
2、腦干聽覺誘發電位BAEP
BAEP 頭皮記錄通常以頭頂電極(Cz)為陽極,耳垂或耳屏前(Ai、Ac)為陰極。
建議使用插入式耳機產生100 μs的無過濾的交替性咔嗒聲,以消除傳聲器電位。強度設置在80~90 dB之間,在整個檢查過程中保持穩定。對側耳使用骨傳導白噪聲掩蔽噪聲,強度設置在 60~70 dB之間。
聽覺刺激的頻率建議在14~19 Hz。帶通設定在100~1500 Hz之間 ,并且需要至少2次1500到2000個刺激的試驗,以確保每個峰值的再現性。建議信號放大顯示速度為0.2 μV/min,總記錄時間窗為10 ms(1 ms/min)。
在NICU環境下進行BAEP判讀時,需要評估耳蝸和聽神經的完整性,加強患者前后結果的對比,排除病例可能有臨床下周圍神經損傷。耳蝸和聽神經可能因缺血受損喪失功能,聽神經可因迷路骨折而損傷,都可導致 BAEP的Ⅰ波和之后各波缺失。因此,通過 BAEP記錄評估腦干功能前提是存在Ⅰ波。腦干功能障礙可引起Ⅲ峰和Ⅴ峰缺失或延遲,Ⅲ~Ⅴ峰和Ⅰ~Ⅴ峰間間隔延長或Ⅰ/Ⅴ幅度比降低(<0.5),以及波形消失。
BAEP可一定程度上評估腦干的功能狀態,但是大腦缺血缺氧后昏迷患者通常存在,因此評估昏迷程度的價值不高。但是,在外傷性腦損傷中BAEP存在是一個預后良好的指標。應用 BAEP時常需要重復進行,以提高其預測價值。
推薦意見 3
BAEP 可評估整個聽覺通路的完整性,推薦臨床上常用 BAEP來預測意識障礙患者的轉歸。(2B)
3、視覺誘發電位VEP
在NICU中,VEP記錄可利用圖像或閃光刺激視網膜,在頭皮記錄到電信號。
記錄電極放置在枕外粗隆上4~5 cm(記為Oz)處,在其左右兩側各4~5 cm處需放置針狀電極,記為O1和O2;參考電極建議放在耳后乳突區域或者前額。
光刺激強度應該設定為達到最大波幅所需要的最小光強度8000 Lx。光刺激持續時間為10~20 ms,閃光刺激的頻率應該<4Hz,常用頻率1Hz,刺激頻率大,波幅越小。
單側視網膜受刺激時,沖動向兩側枕葉皮質投射,產生兩側對稱性的VEP。正常VEP波形是一個三相復合波,臨床將P100作為可靠的波形參考。顱內壓增高會對視神經的傳導造成影響,因此,VEP可通過電位信號的變化間接推測顱內壓的變化。同樣,在VEP結果判讀時,應注意患者前后結果的對比,排除病例可能有臨床下周圍神經損傷。
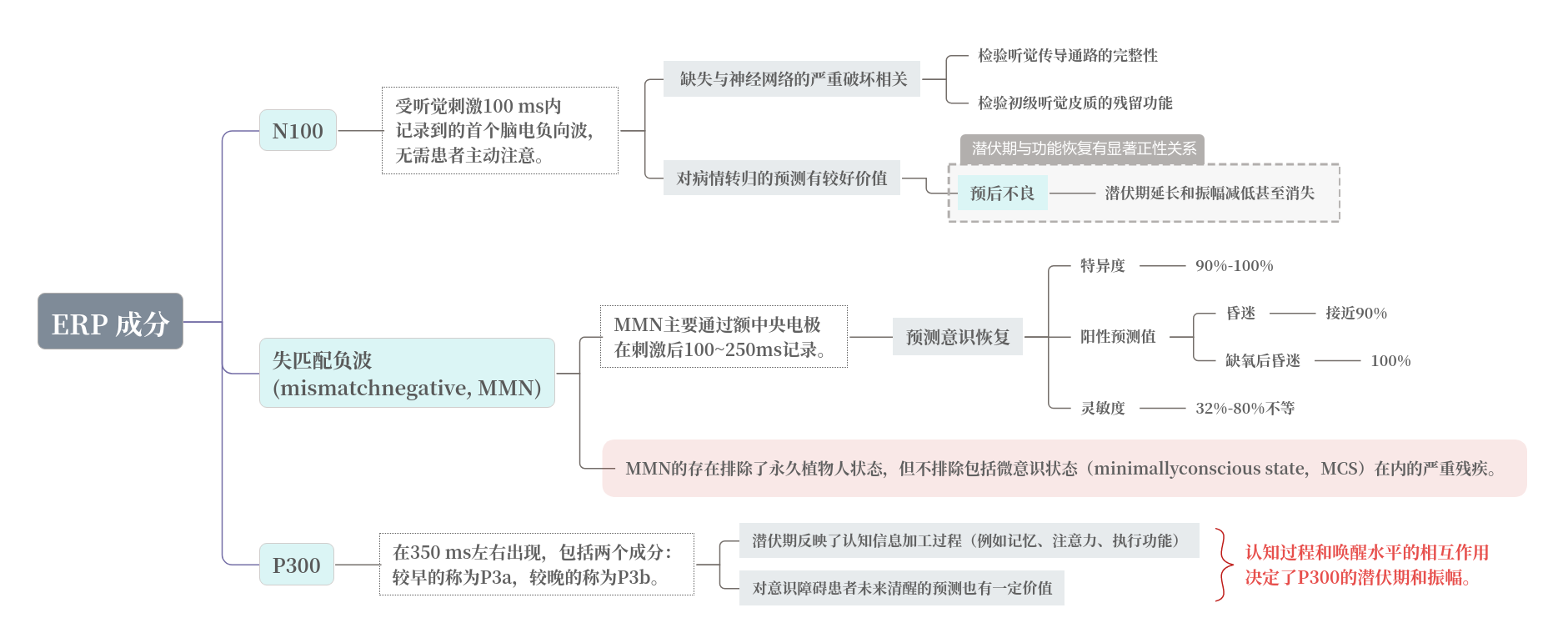
4、事件相關電位ERP
ERP反映了聽覺、視覺、體感等認知過程中大腦的神經電生理變化,是一種特殊的腦誘發電位。其電極放置同標準EEG,不同的刺激模式稱為“范式”,通過不同范式可以引出不同的ERP 成分,目前最常用的是Oddball范式。
(三)神經傳導和針極肌電圖
神經傳導和針電極肌電圖是評估周圍神經系統疾病的關鍵技術,以診斷前角或神經根病、神經叢病、周圍神經病、神經肌肉接頭病、肌病等下運動神經元單位疾病。危重癥周圍神經病、肌萎縮側索硬化、重癥肌無力、嚴重肌病等疾病可引起呼吸肌癱瘓而導致患者進入NICU。這些技術常規方法可見《肌電圖規范化檢測和臨床應用共識修訂版》。但在NICU入室檢查中應注意:
(1)由于NICU各種電子設備導致電噪聲過多,因此肌電圖儀器應電隔離(單獨電轉換器,使用同軸電纜),盡量關閉患者所連接電子設備,另接地線,檢查者和患者不要接觸到金屬床。
(2)任何體外或臨時起搏器均不進行肌電圖或神經傳導檢查,以避免電擊傷。
(3)鎖骨下或頸內靜脈置管,或肘部置管,應選擇對側肢體檢測。
(4)患者因深度鎮靜無法配合自主收縮,則盡量減少丙泊酚等劑量;由于電噪聲導致感覺神經傳導數據異常,可選擇逆向法或雙側對比。